ChulaCov19 วัคซีนไทย ก้าวแห่งความหวัง พลังต้านโรคอุบัติใหม่
นิตยสาร Trust ฉบับที่ 57 | คอลัมน์ Health Focus
นับเป็นเวลามากกว่า 1 ปีครึ่งแล้ว ที่การแพร่ระบาดของ COVID-19 ได้ปรากฏตัวขึ้น และสถานการณ์ยังคงรุนแรงอยู่ในหลายประเทศ รวมถึงประเทศไทยที่พบการกระจายตัวของเชื้อระลอกใหม่อีกครั้ง ซึ่งสาเหตุส่วนหนึ่งเกิดจากการกลายพันธุ์ของเชื้อไวรัสโคโรนาที่พยายามพัฒนาตัวเองให้สามารถแพร่กระจายและหลบเลี่ยงภูมิคุ้มกันได้ดียิ่งขึ้น ส่งผลให้ยอดผู้ติดเชื้อและเสียชีวิตยังเพิ่มขึ้นต่อเนื่อง ผู้คนทั่วโลกจึงฝากความหวังไว้กับวัคซีนที่มีประสิทธิภาพและสามารถรับมือกับโคโรนาสายพันธุ์ใหม่ได้ ทว่ากว่าประเทศผู้พัฒนาวัคซีนจะผลิตและกระจายวัคซีนไปยังประเทศต่างๆ ได้อย่างครอบคลุม ก็อาจจะไม่ทันต่อความต้องการวัคซีนที่มีอยู่จำนวนมากได้เท่าที่ควร
คงจะดีไม่น้อย หากประเทศไทยก้าวขึ้นมาเป็นหนึ่งในผู้พัฒนาวัคซีน COVID-19 ได้เอง เพื่อช่วยให้คนในประเทศเข้าถึงวัคซีนที่มีคุณภาพได้เร็วขึ้น และเพิ่มโอกาสในการสร้างภูมิคุ้มกันหมู่โดยใช้เวลาไม่นาน ที่สำคัญยังเป็นการทำให้ประเทศไทยเกิดห่วงโซ่การผลิตวัคซีนที่สมบูรณ์ได้ในอนาคตอีกด้วย
ความหวังที่กล่าวไว้ข้างต้น มีโอกาสจะกลายเป็นจริงแล้ว เพราะข่าวดีล่าสุดก็คือ ประเทศไทยกำลังจะมีวัคซีนที่คิดค้นและผลิตโดยคนไทย ที่ชื่อว่า ChulaCov19 ซึ่ง TRUST ฉบับนี้จึงถือโอกาสไปพูดคุยและอัปเดตความคืบหน้าของวัคซีน COVID-19 รุ่นแรกของประเทศไทย กับ ศ.นพ.เกียรติ รักษ์รุ่งธรรม ผู้อำนวยการบริหารโครงการพัฒนาวัคซีนโควิด-19 ศูนย์วิจัยวัคซีน คณะแพทยศาสตร์ จุฬาลงกรณ์มหาวิทยาลัย และโรงพยาบาลจุฬาลงกรณ์ สภากาชาดไทย หนึ่งในทีมแพทย์ผู้เป็นกำลังสำคัญในการผลักดันให้เกิดวัคซีนนี้ขึ้น

4 เทคโนโลยีผลิตวัคซีน COVID-19
1) วัคซีนเชื้อตาย (Inactivated Vaccine) คือการนำเอาเชื้อ COVID-19 มาทำให้ตาย แล้วจึงนำไปผลิตวัคซีน ได้แก่ Sinovac และ Sinopharm จากประเทศจีน เป็นต้น
2) วัคซีนชนิดใช้ไวรัสเป็นพาหะ (Viral Vector Vaccine) คือ การใช้ไวรัสชนิดอื่นที่ไม่เป็นอันตรายต่อสัตว์และมนุษย์ เช่น ไวรัสที่ทำให้เป็นไข้หรือไข้หวัดธรรมดา มาเป็นตัวพา “โปรตีนหนาม” ของ COVID-19 ไปทำวัคซีน เช่น AstraZeneca จากยุโรป Johnson & Johnson จากประเทศอเมริกา และ Sputnik V จากประเทศรัสเซีย เป็นต้น
3) วัคซีนจากการสร้างโปรตีนส่วนหนึ่งของเชื้อ (Protein Subunit Vaccine) เป็นการสังเคราะห์ “โปรตีนหนาม” ในโรงงาน โดยใช้โปรตีนจากพืชหรือแมลง จากนั้นจึงมาแยกบริสุทธิ์ (Purify) ให้เหลือแต่โปรตีนของไวรัสเพียงอย่างเดียว โดยผู้ผลิตวัคซีนวิธีนี้ ได้แก่ Novavax จากประเทศอเมริกา ซึ่งใช้โปรตีนจากแมลง และ “วัคซีนใบยา” ซึ่งสกัดโปรตีนจากใบยาสูบ ที่กำลังคิดค้นพัฒนาโดยคณะเภสัชศาสตร์ จุฬาลงกรณ์มหาวิทยาลัย เป็นต้น
4) วัคซีนชนิด mRNA (messenger Ribonucleic Acid) ผลิตโดยการสังเคราะห์ “รหัสคำสั่งชั่วคราว (mRNA)” จากสารพันธุกรรมของเชื้อ COVID-19 แล้วฉีดเข้าไปในร่างกาย เพื่อสร้างโปรตีนหนามขึ้นมาให้ร่างกายจดจำเชื้อไวรัสตัวนี้ไว้ จากนั้นเพียงไม่กี่วัน mRNA หรือโปรตีนที่เป็นรหัสคำสั่งชั่วคราวก็จะถูกสลายไป โดยไม่มีการสะสมในร่างกาย ผู้ผลิตวัคซีน mRNA ได้แก่ Pfizer และ Moderna จากประเทศอเมริกา รวมถึง ChulaCov19 จากประเทศไทย
“ในการป้องกันความรุนแรงของ COVID-19 เพื่อช่วยให้ไม่ต้องป่วยหนักหรือเสียชีวิต วัคซีนทุกชนิดแทบจะได้ผลใกล้เคียงกัน คือมีประสิทธิภาพสูงกว่า 90% แต่ในการป้องกันการติดเชื้อ วัคซีน mRNA จะมีประสิทธิภาพสูงที่สุด โดยสูงถึงกว่า 90% ฉะนั้น ไม่ว่าจะเป็น วัคซีนชนิดใดก็สามารถที่จะช่วยให้ไม่ป่วยรุนแรง ลดความเสี่ยงของการเสียชีวิต และลดภาระของหมอและพยาบาล รวมถึงการใช้ห้อง ICU ได้”
คุณหมอเกียรติ ย้ำว่า ไม่ว่าจะได้รับการฉีดวัคซีนชนิดไหนแล้วก็ตาม ทุกคนก็ยังจำเป็นต้องใส่หน้ากากอนามัย ล้างมือบ่อยๆ รักษาระยะห่างทางสังคมอย่างต่อเนื่อง และหลีกเลี่ยงการเข้าไปอยู่ในพื้นที่เสี่ยง เพราะปัจจุบันอัตราการระบาดยังอยู่ในระดับสูง และเชื้อ COVID-19 สายพันธุ์ใหม่ก็กำลังแพร่ระบาดทั่วโลก และเข้ามาในประเทศไทยแล้ว ดังนั้น การป้องกันการติดเชื้อจึงเป็นกุญแจสำคัญที่สุด
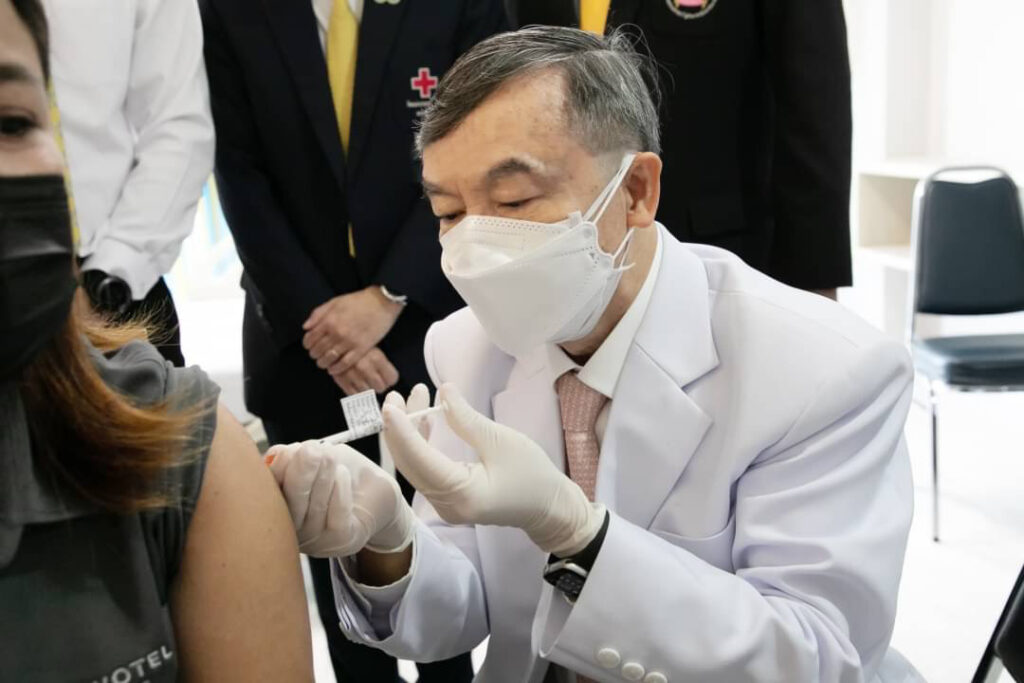
กว่าจะเป็น ChulaCov19 บนเทคโนโลยี mRNA
ศ.นพ.เกียรติ กล่าวว่า วัคซีน mRNA เป็นเทคโนโลยีที่มีมาแล้วกว่า 20 ปี แต่เพิ่งมีการพัฒนาออกมาเป็นวัคซีนสำเร็จและจดทะเบียนเป็นครั้งแรกของโลกเมื่อปีที่แล้ว นั่นคือ วัคซีน COVID-19 ของ Pfizer และ Moderna โดยเหตุที่ศูนย์วิจัยวัคซีนฯ เลือกใช้เทคโนโลยีนี้เป็นแพลตฟอร์มของ ChulaCov19 เพราะมองว่าเป็น Disruptive Technology ในการผลิตวัคซีนที่มีความน่าสนใจและสามารถพัฒนาต่อยอดได้อีกไกลในอนาคต
“การผลิตวัคซีนจากเทคโนโลยี mRNA เป็นวิธีที่ไม่ต้องเพาะเชื้อ จึงอาจไม่จำเป็นต้องใช้โรงงานขนาดใหญ่ในการผลิต ก็สามารถที่จะผลิตวัคซีนได้หลาย 10 ล้านโดสในเวลาอันรวดเร็ว เพียงแค่รู้ลำดับสายพันธุกรรมของเชื้อก่อโรค ก็สามารถที่จะสังเคราะห์ mRNA มาผลิตวัคซีนได้ และเพียงแค่รู้รหัสสายพันธุกรรม ก็สามารถที่จะพัฒนาต่อยอดเป็นวัคซีนสำหรับป้องกันเชื้อสายพันธุ์ใหม่หรือเชื้อกลายพันธุ์ได้ ฉะนั้น ความดีงามของเทคโนโลยีนี้จึงอยู่ที่การผลิตวัคซีนได้จำนวนมากในระยะเวลาอันรวดเร็ว อย่าง Moderna ที่ใช้เวลาผลิตแค่ 2 เดือนกว่า ซึ่งยังไม่เคยมีวัคซีนตัวไหนในโลกที่ใช้เวลาผลิตไม่ถึง 3 เดือน และยิ่งผลิตมาก ต้นทุนก็ยิ่งลดลง ซึ่งแปลว่า ในอนาคตวัคซีนน่าจะมีราคาที่ถูกลง และทำให้ประเทศที่ยังไม่มีโอกาสในการเข้าถึงวัคซีนสามารถเข้าถึงวัคซีนได้ง่ายขึ้น”
คุณหมอเกียรติ เล่าว่า ศูนย์วิจัยวัคซีนฯ ก่อตั้งมากว่า 10 ปี เพื่อคิดค้น วิจัย และพัฒนาวัคซีนด้วยเทคโนโลยีต่างๆ จนปี 2560 ที่คุณหมอได้อ่านผลงานของ Prof.Drew Weissman ผู้บุกเบิกเทคโนโลยี mRNA ก็รู้สึกประทับใจในอุดมการณ์ จึงได้เชิญให้มาร่วมบรรยายในงานสัมมนาประจำปี ซึ่งเป็นโอกาสให้ได้เริ่มทำงานร่วมกันในการพัฒนาวัคซีน mRNA สำหรับใช้ในการรักษาโรคภูมิแพ้ ก่อนที่จะพุ่งเป้ามาพัฒนาวัคซีน COVID-19
สำหรับวัคซีน ChulaCov19 นั้น ผลิตโดยการสร้างชิ้นส่วนขนาดจิ๋วจากสารพันธุกรรมของเชื้อไวรัสโคโรนา โดยไม่มีการใช้ตัวเชื้อแต่อย่างใด ซึ่งเมื่อร่างกายได้รับชิ้นส่วนของสารพันธุกรรมขนาดจิ๋วนี้เข้าไป ก็จะทำการสร้างโปรตีนที่เป็นส่วนของปุ่มหนามของไวรัสขึ้น และกระตุ้นให้เกิดการสร้างภูมิคุ้มกันไว้เตรียมต่อสู้กับไวรัส โดยคุณสมบัติพิเศษของวัคซีน ChulaCov19 คือสามารถเก็บที่อุณหภูมิ 2-8 องศาเซลเซียส ได้อย่างน้อย 3 เดือน และสามารถเก็บที่อุณหภูมิ 25 องศาเซลเซียส ได้อย่างน้อย 2 อาทิตย์ จึงสะดวกในการขนส่งและการใช้งานในต่างจังหวัด ซึ่งผลการทดสอบวัคซีนต้นแบบในหนูและลิง สามารถวัดภูมิคุ้มกันได้ในระดับสูง และยังสามารถป้องกันหนูสายพันธุ์พิเศษไม่ให้ป่วยจาก COVID-19 รวมถึงป้องกันไม่ให้เชื้อเข้าสู่กระแสเลือดและสามารถลดการแพร่เชื้อได้ดี เมื่อขั้นตอนนี้สำเร็จลุล่วงไปได้ จึงนำไปสู่การส่งวัคซีนต้นแบบไปยังโรงงานผลิต แต่เนื่องจากประเทศไทยยังไม่มีโรงงานที่จะสามารถผลิตวัคซีนด้วยเทคโนโลยี mRNA ได้จึงทำให้แผนการผลิตวัคซีนต้นแบบต้องล่าช้าออกไป
“เราเริ่มออกแบบวัคซีน COVID-19 หลัง Moderna เพียงเดือนเดียว แต่เพราะในเมืองไทยยังไม่มีโรงงานที่ผลิตวัคซีนด้วยเทคโนโลยีนี้ได้ เราจึงต้องไปจ้างโรงงานจากเมืองนอก ด้วยสถานการณ์ตอนนั้นทุกโรงงานที่มีมาตรฐานและสามารถผลิตวัคซีนจากเทคโนโลยีนี้ได้ต่างก็ถูกจองเต็มจนหมด กว่าที่เราจะได้คิวจากโรงงาน ก็ล่าช้าไปเกือบ 6 เดือน ขณะที่ Moderna สามารถผลิตสำเร็จได้ภายใน 2 เดือนครึ่ง เพราะเขามีทั้ง R&D และโรงงานของตัวเอง
และอีกสาเหตุหนึ่งของความล่าช้า ก็คือระบบการให้ทุน แม้ว่าจะพยายามปรับตัวให้ทันต่อภาวะวิกฤตโรคระบาดที่ร้ายแรงในรอบนี้แล้วก็ตาม แต่ด้วยการบริหารจัดการที่มีหลายขั้นตอน ทำให้การพิจารณาและเบิกจ่ายค่อนข้างล่าช้ากว่าแผนที่วางไว้ จึงทำให้โอกาสในการจองโรงงานและการสั่งซื้อวัตถุดิบมีข้อจำกัดไปด้วย ซึ่งตอนนี้ก็มีการหารือกันอย่างต่อเนื่อง เพื่อหาแนวทางร่วมกันในการแก้ปัญหาทั้งในระยะสั้นและระยะยาวต่อไป” ศูนย์วิจัยวัคซีนฯ ยังได้จับมือเป็นพันธมิตรเชิงยุทธศาสตร์กับ “BioNet-Asia” บริษัทวัคซีนไทย-ฝรั่งเศส เพื่อให้ผลิตและจัดจำหน่ายวัคซีน โดยโรงงานจะได้รับการถ่ายทอดเทคโนโลยีการผลิต mRNA จากต่างประเทศ นอกจากนี้ คุณหมอเกียรติยังมองหาพันธมิตรที่เป็นบริษัทผลิตวัตถุดิบในการผลิตวัคซีน เพื่อให้เข้ามาร่วมลงทุนกับบริษัทเอกชนในไทย พร้อมกับย้ำว่า บริษัทยักษ์ใหญ่ของไทยต้องเข้ามาอยู่ในห่วงโซ่การผลิตวัตถุดิบในการผลิตยาและวัคซีน เพื่อทำให้ “ห่วงโซ่การผลิตวัคซีนที่สมบูรณ์” เกิดขึ้นจริงในเมืองไทย

แสงแห่งหวังกับ “วัคซีนรุ่น 2” ของไทย
“หากองค์การอนามัยโลก (WHO) สามารถกำหนดหลักเกณฑ์ได้ว่า วัคซีนที่มีประสิทธิภาพต้องกระตุ้นภูมิคุ้มกันที่เท่าใด ก็จะสามารถช่วยลดขั้นตอนได้ โดยสมมติถ้าสรุปว่า วัคซีน COVID-19 ที่มีประสิทธิภาพต้องผ่านเกณฑ์การกระตุ้นภูมิคุ้มกันมากกว่า 80 IU (International Unit) ก็นับว่าเป็นความโชคดี เพราะแปลว่า เราไม่ต้องทดสอบทางคลินิคระยะที่ 3 ได้ เนื่องจาก ChulaCov19 สามารถกระตุ้นภูมิคุ้มกันได้เกินหลายร้อย IU ซึ่งจะทำให้ปลายไตรมาส 1 ปีหน้า เราก็น่าจะมีวัคซีนที่ผลิตจากโรงงานในไทย และได้รับอนุมัติให้ใช้ในคนหมู่มาก แต่ถ้าต้องทดสอบระยะที่ 3 ก็อาจต้องเลื่อนไปถึง มิ.ย. 2565 หรืออาจ “ติดหล่ม” เพราะต้องลงทุนอีกร่วมหมื่นล้านบาท แต่ผมกับทีมก็จะไม่ย่อถอย เพราะถ้าเรายก “ธงขาว“ ก่อนถึงหลักชัย ประเทศไทยก็จะไม่มี Success Case สักที”


ระหว่างเดินหน้าทดสอบวัคซีนรุ่น 1 ในคน ศูนย์วิจัยวัคซีนฯ ยังได้ทำการทดสอบวัคซีนรุ่น 2 ในหนูทดลอง เพื่อศึกษาการป้องกันไวรัสกลายพันธุ์ควบคู่ไปด้วย เท่ากับว่า ขณะรอผลวัคซีนรุ่น 1 ในเดือน ส.ค. นี้ คนไทยอาจจะได้รับข่าวดีในเรื่องต้นแบบวัคซีนรุ่น 2 ที่สามารถป้องกันเชื้อ COVID-19 สายพันธุ์เดลต้าที่ระบาดในอินเดีย และสายพันธุ์เบต้าที่ระบาดในแอฟริกาใต้ ซึ่งมีความยากในการป้องกันสำเร็จแล้วก็ได้ และหากสำเร็จ ประเทศไทยจะกลายเป็นผู้ผลิตและจัดสรรวัคซีน mRNA ที่มีบทบาทสำคัญในการพัฒนาเทคโนโลยีการผลิตวัคซีนในภูมิภาคอาเซียน
“เราอาจมาช้าไปสำหรับการเติมเต็มตลาดไทยกับวัคซีน COVID-19 รุ่นแรก แต่เดือน ก.ย.-ต.ค. เมื่อโรงงานผลิตพร้อม เราจะเริ่มผลิตวัคซีนรุ่นแรกเพื่อทดสอบในคนระยะที่ 2-3 และผลิตวัคซีนรุ่น 2 ที่มีการเปลี่ยนรหัสพันธุกรรมใหม่เพื่อให้รับกับเชื้อสายพันธุ์ใหม่ที่ดื้อต่อวัคซีนรุ่นแรก ซึ่งจะทำให้เรากลับมามีโอกาสแข่งขันในวัคซีนรุ่น 2 ได้ โดยมีเป้าหมายคือ การผลิตวัคซีนให้เพียงพอกับคนไทย รวมถึงประเทศเพื่อนบ้าน โดยมุ่งเป็นวัคซีนเข็ม 3 หรือ Booster เพราะปีหน้าประเทศที่ผลิตวัคซีนได้ก็คงน่าจะออกวัคซีนรุ่น 2 ให้กับคนในประเทศตัวเอง และถ้าเราไม่ผลิตเอง คนไทยก็อาจจะเข้าถึงวัคซีนรุ่น 2 ได้ค่อนข้างช้าเหมือนรุ่นแรก”

นอกจาก ChulaCov19 ยังมีวัคซีนสัญชาติไทยอีกอย่างน้อย 3 ชนิดที่กำลังทดสอบในคน ได้แก่ วัคซีนชนิดเชื้อตายชื่อ HXP-GPOVac ขององค์การเภสัชกรรม วัคซีนชนิด DNA ชื่อ CoviGen ของ BioNet-Asia วัคซีนชนิดสร้างโปรตีนของ “ใบยา ไฟโตฟาร์ม” ที่แยกมาจากคณะเภสัชศาสตร์ จุฬาฯ และมีอีกกว่า 20 ชนิดที่กำลังวิจัยและพัฒนา
“ถ้าวัคซีนทั้ง 4 ของไทยเข้าเส้นชัยได้ในปีหน้า ต่อไปหากเกิดโรคอุบัติใหม่ เราก็จะสามารถพึ่งพาตัวเองได้ แล้วหลัง COVID-19 ก็จะสามารถคิดค้นวัคซีนโรคต่างๆ เพื่อแก้ปัญหาในบ้านเราและส่งออกไปแข่งขันกับประเทศอื่นได้เช่นกัน”
สร้างความมั่นคงทางวัคซีน สร้างความ ยั่งยืนของระบบสุขภาพไทย
ขณะที่วัคซีน COVID-19 ของไทยอาจเปิดตัวปลายไตรมาส 1 ปีหน้า แต่ปลายปีนี้ เพื่อนบ้านอย่างเวียดนามอาจขึ้นทะเบียนวัคซีน COVID-19 สัญชาติเวียดนามได้ก่อน เนื่องจากห่วงโซ่การผลิตวัคซีนของเวียดนามเป็นระบบที่รัฐบาลและเอกชนลงทุนร่วมกัน จึงไปได้อย่างรวดเร็ว ส่วนอุปสรรคของประเทศไทย นอกจากเรื่องของโรงงานแล้ว ดูเหมือนว่ายังมีอุปสรรคใหญ่ คือเรื่องของเงินทุนด้วย
“แม้ว่ารัฐบาลจะมีนโยบายเร่งด่วนในการอนุมัติทุนผลิตวัคซีนให้แล้ว และเร่งขั้นตอนการทำงานให้เร็วขึ้นกว่าปกติ แต่ตามหลักการทำงานก็ยังต้องเป็นไปตามขั้นตอนต่างๆ ที่กำหนดไว้ จึงอาจทำให้ได้รับเงินทุนช้ากว่าที่คาด แต่นับว่าเป็นความโชคดีที่พอเรามีเจตนคติที่ดี เมื่อทำการสื่อสารออกไป จึงทำให้ผู้มีจิตศรัทธา ทั้งรายเล็ก รายใหญ่ โดยเฉพาะบริษัทยักษ์ใหญ่ มาช่วยบริจาค ทำให้เรามีเงินหมุนเวียนในช่วงระหว่างที่รอเงินจากรัฐบาล แต่หากมองในระยะยาวนี่อาจจะยังไม่ใช่วิธีการที่ยั่งยืน”
คุณหมอเกียรติ ยกตัวอย่าง ประเทศเกาหลี ที่นักลงทุนกล้าที่จะลงทุน และกล้าที่จะเสี่ยงระยะยาวไปกับบริษัทไบโอเทค โดยเฉพาะบริษัทยาและวัคซีน ซึ่งหากสำเร็จ ก็จะได้รับผลตอบแทนเป็นกำไร แต่หากไม่สำเร็จ ก็นับว่าเป็นการลงทุนเพื่อผลักดันให้บริษัทยาและวัคซีนของเกาหลีให้เกิดขึ้น เพื่อรอรับผลตอบแทนที่ดีในอนาคตข้างหน้า นี่จึงทำให้บริษัทยาและวัคซีนของเกาหลีเข้มแข็งและเติบโตอย่างรวดเร็ว
“ไทยเราจะมีธุรกิจไบโอเทค หรือ Life Science ที่แข็งแกร่งได้นั้น นักลงทุนไทยต้องมีความเชื่อมั่นและเล็งเห็นว่า Life Science เป็นธุรกิจแห่งอนาคตและเป็นประโยชน์ระยะยาวต่อประเทศไทย ซี่งจากบทเรียน COVID-19ได้บอกเราว่า เราอาจจะหวังพึ่งธุรกิจเดิมๆ ไม่ได้อีกต่อไป อย่างศูนย์วิจัยในมหาวิทยาลัยก็ต้องลุกขึ้นมาตั้งบริษัทลูก เพื่อการบริหารงานแบบมืออาชีพ ขณะที่บริษัทยาและวัคซีนของไทย ก็ต้องตั้งเป้าให้ไกลไปถึงระดับการส่งออก ไม่ใช่เพียงแค่ทดแทนการนำเข้า”
ศ.นพ.เกียรติ ทิ้งท้ายว่า เป้าหมายของศูนย์วิจัยวัคซีนฯ ที่ท่านอยากขับเคลื่อนไปให้ถึง คือการเป็นฟันเฟืองในห่วงโซ่และระบบนิเวศการพัฒนาวัคซีนของประเทศไทยที่สามารถตอบโจทย์โลกได้ ซึ่งได้แก่ วัคซีนสำหรับโรคระบาด โรคที่รักษายาก และโรคที่มีวัคซีนอยู่แล้ว แต่สามารถพัฒนาวัคซีนที่ดีกว่าได้ โดยต้องเป็นโรคที่รักษาได้ทั้งโลก เพื่อส่งออกวัคซีนไปขายในประเทศที่มีกำลังซื้อ แล้วนำเงินส่วนหนึ่งที่ได้รับไปผลิตวัคซีนให้กับประเทศที่ไม่มีกำลังซื้อและเข้าไม่ถึงวัคซีนที่มีประสิทธิภาพ
“ฝันของผมก่อนเกษียณคือ อยากให้มีวัคซีนที่เป็นของประเทศไทย ตอนนี้เกษียณมาแล้ว 8 ปี ฝันก็เป็นจริงในระดับหนึ่ง แต่ต้องบอกว่าช่วง 2 ปีนี้ ถือเป็นงานที่ยากที่สุดในชีวิตแล้ว สุดท้ายก็ได้แต่หวังว่าความตั้งใจของทุกภาคส่วนในเรื่องของการสร้างห่วงโซ่การผลิตวัคซีนของคนไทย จะไม่เป็นเพียงแค่ไฟไหม้ฟาง”

ร่วมบริจาคสบทบทุนวิจัยและพัฒนาวัคซีน COVID-19
ชื่อบัญชี: คณะแพทย์ศาสตร์ จุฬาลงกรณ์มหาวิทยาลัย (กองทุนการวิจัยและพัฒนาวัคซีน จุฬาลงกรณ์มหาวิทยาลัย) เลขที่บัญชี: ไทยพาณิชย์ 045-304726-1